オピオイド鎮痛薬
適切な鎮痛薬を使うことで癌性疼痛は90%緩和できるそうな。ソースはWHO。まじか。
まず痛みの分類
○オピオイドが効きやすい侵害受容性
体性痛→骨転移、創痛、筋攣縮
(痛みはズキズキ)
内臓痛→消化器による
(痛みは鈍い、押す、締める)
○オピオイド効きにくい神経障害性
癌浸潤、脊髄圧迫、しびれ、神経痛
(しびれ、電気が走る)
●痛みのアセスメント
主観での評価に依存するため、患者を信じましょう…
①痛みの強さ
→VAS(線のやつ)、NRS、フェイス
②痛みの部位
③痛みの性質
④痛みのパターン
⑤痛みの増悪、緩和因子
⑥日常への影響
⑦心理社会的側面
一応挙げましたが、まあ普段やってることだからあえてはね…
●目標
・夜寝れる
・安静時の痛み消失
・体動時の痛み消失
●WHO3段階除痛ラダー
1.軽い(非ステ、アセトアミノフェン)
2.軽い〜中等度(弱オピオイド)
3.中等度〜高度(強オピオイド)
オピオイドとは、モルヒネと同様の性質でオピオイド受容体に作用して痛みを和らげる。
●強オピオイド(レスキュー除く)
①モルヒネ硫酸塩→MSコンチンなど
国で最初に導入された。12時間効く。徐放。
アンペック座薬は経腸投与できる。1日3回8時間ごと。
モルヒネ製剤は呼吸中枢の反応も低下させ、呼吸数を減らすなどの作用があり、呼吸困難時にも使える。
③メドサン塩酸塩
強オピオイドに反応しない時に使えるらしい。不整脈誘発の恐れあり。
オキシコドン製剤はモルヒネと比べると1.5倍近い鎮痛効果がある。
12時間効く。徐放のメカニズムは2段階で、40〜60分と6時間でパークが来る。
⑤フェンタニル→デュロテップMT、フェントス
デュロテップは3日に一度のはりかえでok。フェントスは1日1回のはりかえ。
⑥タペンタドール
●弱オピオイド
⑦コデインリン酸水和物
⑧トラマドール塩酸塩→トラマール
非麻薬性。神経痛にも効く。
●レスキュー
○オプソ
②のモルヒネの仲間。
内服10分で効き始め、30〜60分で効果が最大になる。6時間効く。1時間開ければ追加可能。
○アンペック
これも②の仲間。効き始めるのが遅く、30分ほどかかる。1〜2時間で最大になり、6〜10時間効く。
○オキノーム
④のオキシコンチンの仲間。15分で効き始め、2時間で効果最大に。1時間開ければ追加可能。
⑤のフェントスの仲間。10〜15分で効き、30分で最大になる。1〜2時間効き、2時間開ければ追加OK。
★半減期の考え方
血中の薬の量が半分になった時間、というのはちょっと乱暴です。
投与後、4時間の間10効いていた薬があるとします。その薬は、順調に効いていましたが、4時間を過ぎると血中濃度が10を切り始めます。そしてさらに、2時間経過すると10の半分の5まで低下してしまいました。そしたらその薬の半減期は2時間となります。
半減期が長いと薬が血中で高濃度の時間が長く、逆に半減期が短いと血中の濃度がすぐに下がってしまう、ということになりますね。
半減『期』って書いてあると時期の問題かと思ってしまいがちですが、MAX効いていた薬の濃度が、半分になるのに『要した時間』と考えれば分かりやすいですね(^。^)
血糖降下薬
休みの日や時間が空いた時、勉強しようと思えるのは、それだけ仕事に余裕が出てきたからかな?いや、将来のことを真剣に考え始めたからなのかな?その分捨てるものもあるんだろうけど…何かに繋がると思われ。
仕事に求めるのは、プライベートがある適度さと、給料、やりがい。給料だけはちょっと理想に近づいたかな?
①インスリン分泌促進薬
②糖吸収、排泄調節薬
③インスリン抵抗性改善薬
そもそも、インスリンは膵臓の内分泌器官であるランゲルハンス島(膵島)から分泌される。
α細胞→グルカゴン…血糖↑
β細胞→インスリン…血糖↓、糖貯蔵
δ細胞→ソマトスタチン…αβを抑える
マグネットウォーリアーかな?デルタだけちがうけど笑
2型DMはインスリン分泌↓とインスリン抵抗性↑で血糖値がおかしくなる病態。
さて本題
①スルホニル尿素(SU)薬→グリメピリドなど
最も使われる薬で、6〜24時間作用。
グリグリする!で覚える。
β細胞に持続的に働いてインスリン分泌を促す。
詳しくは、ATPとは無関係にカリウムチャンネルを閉じることで、カルシウムが細胞内に流入して、インスリンがよく出る。
インスリンがそもそも出ない人には無意味。分泌能が保たれている人に適応だね。インスリン抵抗性改善作用もあるとか…血糖降下作用が強いから、低血糖に注意!
★副作用、低血糖により食べ過ぎて過食
副作用じゃないが、徐々に効きが悪くなる二二次無効という効果がある。
★飲み忘れ時は食直後なら⭕️
①GLP-1受容体作動薬(皮下注射)
非薬物療法、SU剤でダメだった人に適応。これもインスリン分泌能がある人のみ。インスリン分泌とグルカゴン抑制効果があります。
①DPP-4阻害薬→ジャヌビア、エクア、トラゼンタなど
なんか暗号みたいな薬が多い…
小腸から分泌せれるインクレチンホルモンであるGIPというのがあるらしい。それが数分でDPP-4という酵素によって分解されて活動性を失う。そこでDPP-4の働きを抑えるのがこの薬!インクレチンホルモンを分解されないよう守り、インスリン分泌を促進することができる。
ポイントは食事の影響を受けないこと!また、単剤では低血糖を起こしにくい!
★副作用、急性膵炎、イレウス、便秘
★飲み忘れ時は食後内服⭕️
食事に関係無いお薬だからね。
①速効型インスリン分泌促進薬(グリニド系)→ナテグリニド
覚えやすい!β細胞に短時間作用しインスリン分泌促進。食前内服が鉄則!
★飲み忘れ時食後内服❌
②α-グルコシターゼ阻害薬→ボグリボース、セイブル
二糖類を単糖類に分解する酵素であるα-グルコシターゼ。これを阻害し、血糖上昇をゆっくりにする。これも食前!
★副作用、消化器症状
★飲み忘れ時、食後内服❌
薬が先に腸にあることが鉄則。
②SGLT-2阻害薬
近位尿細管に働き、尿糖の再吸収を防ぐ
結果、血糖↓尿糖↑
体からとりあえず出す。
まあ、腎臓が健康なことが基本。
作用時間が長いから、1日1回(朝)。
★副作用、多尿による脱水、尿路感染
★飲み忘れ時、昼までなら内服⭕️
③チアゾリジン薬
③ビグアナイド(BG)薬→メトグルコ
肝臓での糖新生抑制で血糖↓
さらに、
腸では糖吸収↓末梢組織で糖吸収↑
DM初期に使われます。
★飲み忘れ時食後内服⭕️
その他配合薬あり。
降圧薬
降圧薬の作用機序は2種類
①末梢血管抵抗を下げる
②血流量(循環血液量、心拍出量)減らす
①カルシウム拮抗薬→ニフェジピン、アムロジピンなど
血管平滑筋でCaイオンが細胞に入るのを防ぎ、平滑筋を弛緩させる。最も降圧効果が高い!特に冠攣縮性狭心症に第一選択。心拍数低下を持つものもあり、ジルチアゼム(ヘルベッサー)は心不全や高度徐脈には禁忌
★カルシウム拮抗薬の知識
通常→内服前のカルシウム拮抗薬を100%とすると、小腸、肝臓を経て血管にたどり着いた時点で15%まで低下する。これで降圧する!
グレープフルーツ摂取時→小腸で薬剤が代謝されず、100%の状態で肝臓へ!血管にたどり着いた時には45%も残る。こりゃあ過度な降圧が起こるわそりゃあ( ^ω^ )
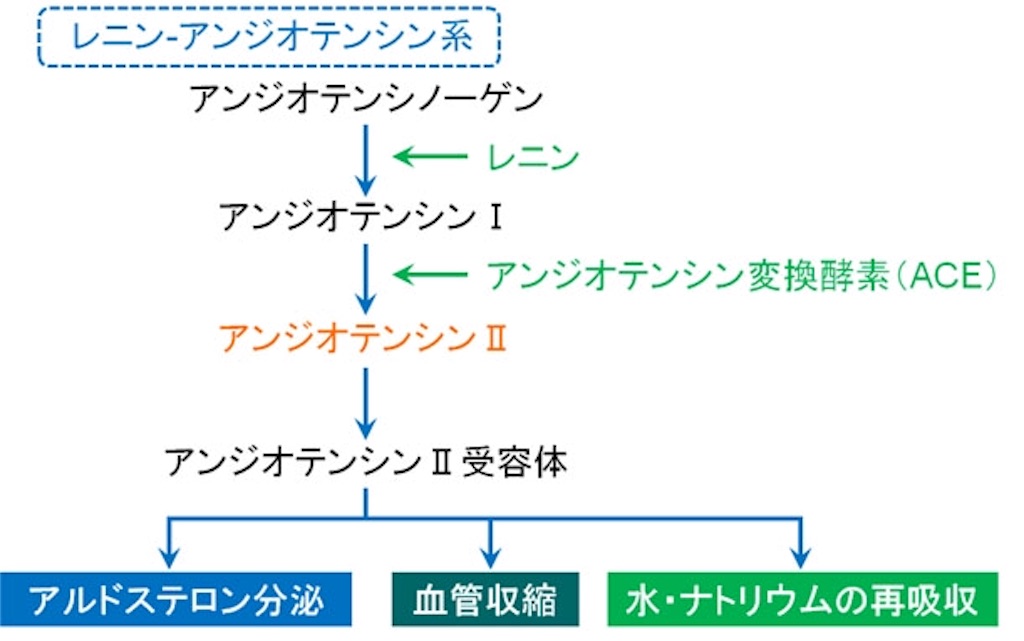
①ARB(アンジオテンシンⅡ受容体拮抗薬)→カンデサルタン、バルサルタン、ディオバン、オルメテック、ミカルディスなど
アンジオテンシンⅡ受容体に特異的に結合し、アンジオテンシンⅡによる血管収縮を予防する。心保護作用があり、心不全の予後改善する。腎機能悪化や高カリウム血症には注意!
なぜなら、普通はアルドステロン分泌増加により、Naが再吸収され、Kは排泄される。しかし、アルドステロン分泌予防されることで、Kが排泄されずらくなってしまう。
①ACE阻害薬(アンジオテンシン変換酵素阻害薬)→エナマリルプライン
強力な昇圧系であるレニンーアンジオテンシン系の働きを阻害する。
副作用として、空咳。腎排泄型薬剤のため、CKD患者には少量からの投与が望ましい。
★ACE阻害薬の知識
血圧下げる生理活性物質のブラジキニンがACE阻害薬で分解されずらくなる。ブラジキニンが蓄積すると空咳が出る。
だがしがし、この咳の作用を使って、高齢者の誤嚥性肺炎のリスクを減らす報告がされている。なんだか皮肉にも…
①直接的レニン阻害薬→アリスキレンフマル?、ラジレス?
レニンの活性部位に直接作用し阻害。新しい作用機序の薬剤。まあ、結局はRA系を抑制するんだけど…
ARBやACE阻害薬が副作用で使えない時に適応。DMPtではARBやACE阻害薬との併用は禁忌。
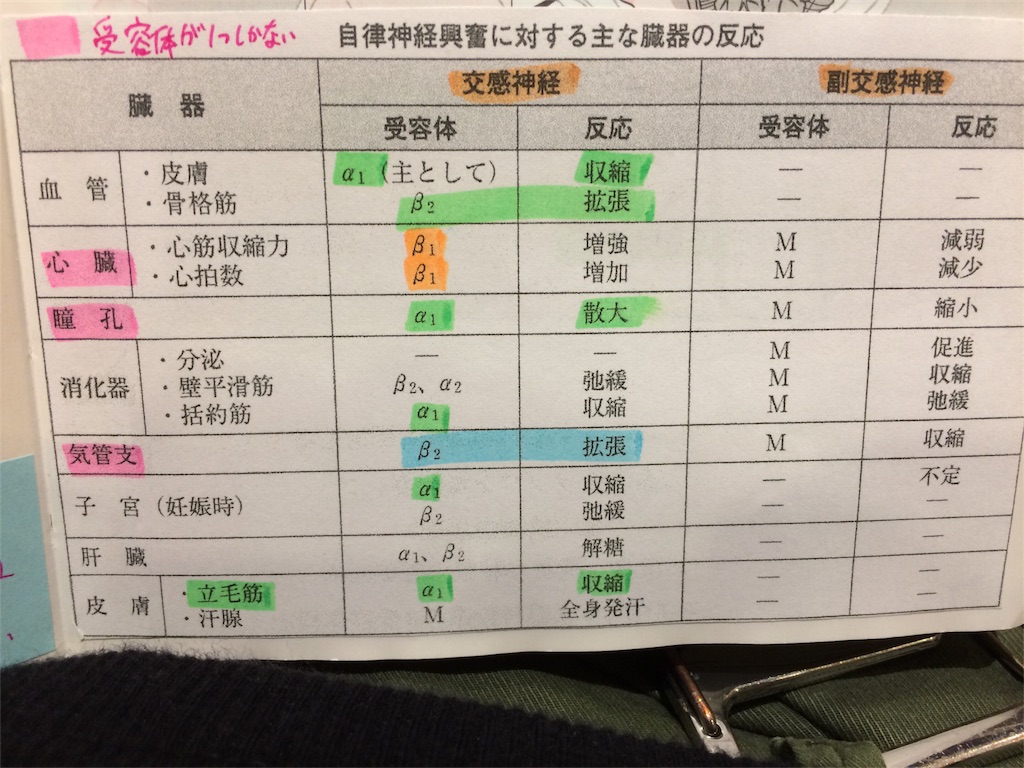
①α1遮断薬→ドキサゾシン、カルデナリン
交感神経末端のα1受容体を選択的に遮断。→結果、血管拡張
②利尿薬
腎尿細管での水、Naの再吸収を抑制して循環血液量を減らす。
②β遮断薬→ビソプロロールフマル、メインテート
まず、β1は心臓にしか無く、交感神経優位に働く(心筋収縮力、心拍数増加)
このβ受容体遮断することで、心拍数と心筋収縮力を減少させて、降圧する。
喘息、徐脈患者には禁忌!なぜなら、気管支にはβ2受容体があり、交感神経優位で、拡張する。β1阻害時にβ2も阻害され、気管支が狭窄してしまう恐れがあるから!
※αβ遮断薬→カロベジロール、アーチスト
心臓のβ1と、血管のα1をどちらも遮断し、降圧する。